Quel antihistaminique est le meilleur pour les allergies cutanées. Les antihistaminiques modernes: trois étapes pour vaincre les allergies
Catad_tema Allergologie - Articles
Antihistaminiques: mythes et réalité
"PHARMACOTHÉRAPIE EFFICACE"; N ° 5; 2014; p. 50-56.
T.G. Fedoskova
SSC Institut d'immunologie FMBA de Russie, Moscou
Les antihistaminiques sont les principaux médicaments qui agissent sur les symptômes de l’inflammation et contrôlent l’évolution des maladies de la genèse allergique et non allergique.
L'article analyse les points de discussion concernant l'utilisation des antihistaminiques modernes, ainsi que certaines de leurs caractéristiques principales. Cela permettra une approche différenciée dans le choix du médicament optimal lors de la thérapie complexe de diverses maladies.
Mots-clés: antihistaminiques, maladies allergiques, cetirizine, cetrin
ANTIHISTAMINES: MYTHES ET REALITE
T.G. Fedoskova
Institut d'immunologie du Centre scientifique d'État, Agence fédérale médicale et biologique, Moscou
Les antihistaminiques appartiennent aux principaux médicaments influençant les symptômes de l’inflammation et contrôlant l’évolution des maladies allergiques et non allergiques. Dans le présent document, nous analysons des questions discutables concernant l’utilisation des antihistaminiques actuels ainsi que certaines de leurs caractéristiques. Cela peut laisser à choisir différemment d’administrer les médicaments appropriés pour une thérapie combinée de différentes maladies.
Mots clés: antihistaminiques, maladies allergiques, cétirizine, cétrine
Les antihistaminiques de type 1 (H 1 -AGP), ou antagonistes des récepteurs de l’histamine de type 1, sont largement utilisés avec succès en pratique clinique depuis plus de 70 ans. Ils sont utilisés dans le cadre du traitement symptomatique et de base du traitement des allergies et des pseudo-maladies. réactions allergiques, traitement complexe de maladies infectieuses aiguës et chroniques d'origines diverses, comme sédation lors d'études invasives et radio-opaques, d'interventions chirurgicales, pour la prévention des effets secondaires de la vaccination, etc. En d'autres termes, il est conseillé d'utiliser H 1 -AGP dans des conditions causées par la libération de médiateurs inflammatoires actifs de nature spécifique et non spécifique, dont le principal est l'histamine.
L'histamine a un large spectre d'activité biologique, réalisé par l'activation de récepteurs spécifiques de la surface cellulaire. Les mastocytes sont le principal dépôt d'histamine dans les tissus et les basophiles dans le sang. Il est également présent dans les plaquettes, la muqueuse gastrique, les cellules endothéliales et les neurones du cerveau. L'histamine a un effet hypotenseur prononcé et constitue un médiateur biochimique important pour tous les symptômes cliniques d'inflammation d'origines diverses. C'est pourquoi les antagonistes de ce médiateur restent les agents pharmacologiques les plus populaires.
En 1966, l'hétérogénéité des récepteurs à l'histamine était prouvée. Il existe actuellement 4 types connus de récepteurs à l'histamine - H 1, H 2, H 3, H 4, liés à la superfamille des récepteurs associés aux protéines G (récepteurs couplés aux protéines G - GPCR). La stimulation des récepteurs H 1 conduit à la libération d'histamine et à la réalisation de symptômes d'inflammation, principalement d'origine allergique. L'activation des récepteurs H2 améliore la sécrétion du suc gastrique et son acidité. Les récepteurs de Nc sont principalement présents dans les organes du système nerveux central (SNC). Ils remplissent la fonction de récepteurs présynaptiques sensibles à l'histamine dans le cerveau et régulent la synthèse de l'histamine à partir des terminaisons nerveuses présynaptiques. Récemment, une nouvelle classe de récepteurs d'histamine exprimés principalement sur les monocytes et les granulocytes, H 4, a été identifiée. Ces récepteurs sont présents dans la moelle osseuse, le thymus, la rate, les poumons, le foie et les intestins. Le mécanisme d'action de H 1 -AGP repose sur une inhibition compétitive réversible des récepteurs de l'histamine H 1: ils préviennent ou minimisent les réactions inflammatoires, empêchent le développement d'effets induits par l'histamine et leur efficacité est due à la capacité d'inhiber de manière compétitive l'effet de l'histamine sur les loci de zones spécifiques du récepteur H 1 dans structures tissulaires effectrices.
Actuellement, plus de 150 noms d'antihistaminiques sont enregistrés en Russie. Il ne s’agit pas uniquement de H 1 -AGP, mais aussi de médicaments qui augmentent la capacité du sérum sanguin de se lier à l’histamine, ainsi que de médicaments qui inhibent la libération d’histamine par les mastocytes. En raison de la diversité des antihistaminiques, il est assez difficile de choisir entre eux pour leur utilisation la plus efficace et la plus rationnelle dans des cas cliniques spécifiques. À cet égard, des moments discutables apparaissent et des mythes sont souvent nés sur l'utilisation de H 1 -AGP, largement utilisé dans la pratique clinique. Dans la littérature nationale, il existe de nombreux travaux sur ce sujet, cependant, il n'y a pas de consensus sur l'utilisation clinique de ces médicaments (MP).
Le mythe de trois générations d'antihistaminiques
Beaucoup pensent à tort qu'il existe trois générations d'antihistaminiques. Certaines sociétés pharmaceutiques introduisent de nouveaux médicaments qui sont apparus sur le marché pharmaceutique en tant que troisième génération de la dernière génération d'AHP. Les métabolites et les stéréoisomères de l'AHP moderne ont été essayés pour être attribués à la troisième génération. À l'heure actuelle, on pense que ces médicaments sont des médicaments de deuxième génération, car il n'y a pas de différence significative entre ceux-ci et les médicaments de deuxième génération antérieurs. Selon le Consensus sur les antihistaminiques, il a été décidé que la dénomination «troisième génération» serait réservée aux futurs AGP synthétisés, qui diffèrent probablement des composés connus par un certain nombre de caractéristiques de base.
Il y a beaucoup de différences entre la première et la deuxième génération d'AGP. Ceci est principalement la présence ou l'absence d'un effet sédatif. L'effet sédatif lors de la prise d'AGP de première génération est subjectivement observé chez 40 à 80% des patients. Son absence chez des patients individuels n’exclut pas l’effet négatif objectif de ces médicaments sur les fonctions cognitives, dont les patients ne peuvent pas se plaindre (capacité de conduire une voiture, d’apprendre, etc.). Un dysfonctionnement du système nerveux central est observé même lors de l'utilisation de doses minimales de ces agents. L'effet de l'AGP de première génération sur le SNC est identique à celui obtenu avec l'alcool et les sédatifs (benzodiazépines, etc.).
Les médicaments de deuxième génération ne pénètrent pratiquement pas dans la barrière hémato-encéphalique et ne réduisent donc pas l'activité mentale et physique des patients. De plus, les AHP des première et deuxième générations se distinguent par la présence ou l'absence d'effets secondaires associés à la stimulation de récepteurs de type différent, à la durée d'action et au développement de la dépendance.
Les premiers AHP - la phénbenzamine (Antergan), le maléate de pyrilamine (Neo-Antergan) ont commencé à être utilisés dès 1942. Par la suite, de nouveaux AHP sont apparus pour une utilisation en pratique clinique. Jusque dans les années 1970 des dizaines de composés appartenant aux préparations de ce groupe ont été synthétisés.
D'une part, une vaste expérience clinique a été acquise avec l'utilisation de l'AHP de première génération et, d'autre part, ces médicaments n'ont pas été soumis à des essais cliniques répondant aux exigences modernes de la médecine factuelle.
Les caractéristiques comparatives de l'AGP des première et deuxième générations sont présentées dans le tableau. 1
Tableau 1
Caractéristiques comparatives de l'AGP des première et deuxième générations
| Les propriétés | Première génération | Deuxième génération |
| Sédation et effets cognitifs | Oui (en doses minimales) | Non (en doses thérapeutiques) |
| Sélectivité pour les récepteurs H 1 | Non | Oui |
| Études pharmacocinétiques | Peu | Beaucoup |
| Études pharmacodynamiques | Peu | Beaucoup |
| Etudes scientifiques de différentes doses | Non | Oui |
| Études sur les nouveau-nés, les enfants et les patients âgés | Non | Oui |
| Utilisation chez la femme enceinte | FDA catégorie B (diphenhydramine, chlorphéniramine), catégorie C (hydroxyzine, kétotifène) | Catégorie FDA B (loratadine, cétirizine, lévocétirizine), catégorie C (desloratadine, azélastine, fexofénadine, olopatadine) |
Note FDA (Food and Drug Administration) - Food and Drug Administration (États-Unis). Catégorie B - pas d'effets tératogènes du médicament. Catégorie C - pas d'études menées.
Depuis 1977, le marché pharmaceutique a été reconstitué avec le nouveau H 1 -AGP, qui présente des avantages évidents par rapport aux médicaments de première génération et répond aux exigences modernes en matière de traitement de l'hypertension artérielle énoncées dans les documents d'approbation de l'AAACI (Académie européenne d'allergologie et d'immunologie clinique - Académie européenne d'allergologie et d'immunologie clinique).
Le mythe des avantages de l'effet sédatif de première génération de l'AHP
Il y a des idées fausses même concernant un certain nombre d'effets secondaires de l'AHP de première génération. Un mythe est associé à l’effet sédatif de H 1 -AGP de la première génération, selon lequel son utilisation est préférable dans le traitement des patients souffrant d’insomnie concomitante. Si cet effet est indésirable, il peut être stabilisé en utilisant le médicament la nuit. Il convient de rappeler que l'AHP de première génération inhibe la phase de REM, en raison de laquelle le processus physiologique du sommeil est perturbé, et qu'il n'y a pas de traitement complet de l'information dans un rêve. Lors de leur utilisation, des troubles de la respiration et du rythme cardiaque sont possibles, ce qui augmente le risque de développer l'apnée du sommeil. En outre, dans certains cas, l’utilisation de doses élevées de ces médicaments favorise le développement d’une excitation paradoxale, qui a également une incidence négative sur la qualité du sommeil. Il est nécessaire de prendre en compte la différence de durée de conservation de l'effet antiallergique (1,5 à 6 heures) et de l'effet sédatif (24 heures), ainsi que le fait que la sédation prolongée s'accompagne d'une violation des fonctions cognitives.
La présence de propriétés sédatives prononcées dissipe le mythe de l’opportunité d’utiliser H1-AGP de première génération chez les patients âgés utilisant ces médicaments, en s’inspirant des stéréotypes dominants de l’automédication habituelle, ainsi que des recommandations des médecins qui ne sont pas suffisamment informés des propriétés pharmacologiques des médicaments et des contre-indications à leur utilisation. En raison du manque de sélectivité des effets sur les récepteurs alpha-adrénergiques, muscariniques, sérotonine, bradykinine et autres récepteurs, une contre-indication à la nomination de ces médicaments est la présence de maladies assez courantes chez les patients âgés - glaucome, hyperplasie bénigne de la prostate, asthme bronchique, maladie pulmonaire chronique obstructive, etc. ..
Le mythe selon lequel il n'y a pas de place pour les antihypertenseurs de première génération en pratique clinique
Bien que l'H1-AGP de la première génération (la plupart d'entre eux ayant été développés au milieu du siècle dernier) puisse provoquer des effets indésirables connus, ils sont encore largement utilisés en pratique clinique. Par conséquent, le mythe selon lequel, avec l’avènement de la nouvelle génération d’AGP, il n’ya plus de place pour la génération précédente d’AGP, n’est pas compétent. N 1 -AGP de la première génération présente un avantage incontestable: la présence de formes d'injection indispensables en cas d'urgence, la sédation avant certains types de tests de diagnostic, d'interventions chirurgicales, etc. De plus, certains médicaments ont un effet antiémétique, réduisent l'état d'anxiété accrue et sont efficaces contre le mal des transports. Un effet anticholinergique supplémentaire d'un certain nombre de médicaments de ce groupe se manifeste par une réduction significative du prurit et des éruptions cutanées accompagnées de dermatoses prurigineuses, ainsi que de réactions allergiques et toxiques aiguës aux aliments, médicaments, piqûres d'insectes. Cependant, il est nécessaire de prescrire ces médicaments en tenant strictement compte des indications, des contre-indications, de la gravité des symptômes cliniques, de l'âge, des posologies thérapeutiques et des effets indésirables. La présence d'effets secondaires prononcés et l'imperfection de H 1 -AGP de la première génération ont contribué au développement de nouveaux antihistaminiques de deuxième génération. Les principaux domaines d'amélioration des médicaments étaient l'augmentation de la sélectivité et de la spécificité, l'élimination de la sédation et de la tolérance aux médicaments (tachyphylaxie).
Les AG-H 1 de deuxième génération modernes ont la capacité d’agir sélectivement sur les récepteurs H 1, ne les bloquent pas et, antagonistes, ils se traduisent par un état "inactif" sans porter atteinte à leurs propriétés physiologiques, ont un effet anti-allergique prononcé, un effet clinique rapide, long (24 heures), ne provoque pas de tachyphylaxie. Ces médicaments ne pénètrent pratiquement pas dans la barrière hémato-encéphalique et ne provoquent donc pas d'effet sédatif, ni d'altération de la fonction cognitive.
Les AG-H 1 de deuxième génération modernes ont un effet anti-allergique important: ils stabilisent la membrane des mastocytes, inhibent l’excrétion induite par les éosinophiles de facteur stimulant les colonies de granulocytes-macrophages (GM-CSF) et de molécules intercellulaires solubles granulocytes-granulocytes. Molécule d’adhésion intercellulaire-1, sICAM-1) issue de cellules épithéliales, ce qui contribue à une plus grande efficacité par rapport à la première génération H 1 -AGP dans le traitement de base des maladies allergiques dans la genèse de s rôle important joué par les neurotransmetteurs phase tardive inflammation allergique.
En outre, une caractéristique importante des H1-AHP de deuxième génération est leur capacité à fournir un effet anti-inflammatoire supplémentaire en inhibant la chimiotaxie des éosinophiles et des granulocytes neutrophiles, en diminuant l'expression des molécules d'adhésion (ICAM-1) sur les cellules endothéliales, en inhibant l'activation plaquettaire dépendante de l'IgE et en sécrétant des médiateurs cytotoxiques. De nombreux médecins ne font pas très attention à cela, cependant, les propriétés énumérées permettent d'utiliser de tels médicaments contre l'inflammation de nature non seulement allergique, mais également d'origine infectieuse.
Le mythe de la sécurité égale pour tous les AGP de deuxième génération
Il existe un mythe chez les médecins selon lequel la sécurité de tous les N1-AHP de la deuxième génération est similaire. Cependant, dans ce groupe de médicaments, il existe des différences liées à la particularité de leur métabolisme. Ils peuvent dépendre de la variabilité de l'expression de l'enzyme CYP3A4 du système hépatique du cytochrome P 450. Cette variabilité peut être due à des facteurs génétiques, à des maladies du système hépatobiliaire, à l’administration simultanée de plusieurs médicaments (antibiotiques macrolides, certains antimycosiques, médicaments antiviraux, antidépresseurs, etc.), de produits (pamplemousse) ou d’alcool, inhibant l’activité oxygénase du système de cytochrome CYP3A4. P450
Parmi les H1-AGP de la deuxième génération émettent:
Fig. 1Caractéristiques du métabolisme de H 1 -AGP de la deuxième génération
Les avantages des métabolites actifs, dont la consommation ne s'accompagne pas d'une charge supplémentaire pour le foie, sont évidents: la rapidité et la prévisibilité du développement de l'effet, la possibilité d'une co-administration avec divers médicaments et aliments en cours de métabolisme impliquant le cytochrome P450.
Le mythe de la plus grande efficacité de chaque nouvel AGP
Le mythe selon lequel les nouveaux agents N1-AGP apparus ces dernières années est évidemment plus efficace que les précédents n’a pas non plus été confirmé. Les travaux d'auteurs étrangers indiquent que l'H1-AGP de deuxième génération, par exemple la cétirizine, a une activité antihistaminique plus prononcée que les médicaments de deuxième génération, apparus beaucoup plus tard (Fig. 2).
Fig. 2Activité comparative antihistaminique de la cétirizine et de la desloratadine en termes d’effet sur la réaction cutanée causée par l’introduction d’histamine dans les 24 heures 
Il convient de noter que parmi la deuxième génération H 1 -AGP de cétirizine, les chercheurs accordent une place particulière. Mis au point en 1987, il s’agissait du premier antagoniste original hautement sélectif des récepteurs H 1, dérivé du métabolite pharmacologiquement actif de l’antihistaminique de première génération précédemment connu, l’hydroxyzine. À ce jour, la cétirizine reste un standard unique d’action antihistaminique et anti-allergique, utilisée à des fins de comparaison dans le développement des derniers antihistaminiques et anti-allergiques. Il existe un avis selon lequel la cétirizine est l’un des antihistaminiques H 1 les plus efficaces. Il a été utilisé plus souvent dans les essais cliniques. Il est recommandé aux patients qui répondent mal au traitement par d’autres antihistaminiques.
La haute activité antihistaminique de la cétirizine est due au degré d’affinité pour les récepteurs H 1, qui est supérieur à celui de la loratadine. Il convient également de noter la spécificité importante du médicament, car même à des concentrations élevées, il n’a pas d’effet bloquant sur les récepteurs de la sérotonine (5-HT 2), de la dopamine (D 2), des récepteurs M-cholinergiques et des récepteurs alpha-1-adrénergiques.
La cétirizine répond à toutes les exigences de l'AGP moderne de deuxième génération et possède un certain nombre de fonctionnalités. Parmi tous les AHP connus, le métabolite actif, la cétirizine, présente le plus faible volume de distribution (0,56 l / kg) et garantit la pleine utilisation des récepteurs H 1 et un effet antihistaminique maximal. Le médicament se caractérise par une forte pénétration dans la peau. 24 heures après la prise d'une dose unique, la concentration de cétirizine dans la peau est égale ou supérieure à la concentration de son contenu dans le sang. Dans ce cas, après un traitement, l'effet thérapeutique dure jusqu'à 3 jours. L'activité antihistaminique prononcée de la cétirizine la distingue favorablement des antihistaminiques modernes (Fig. 3).
Fig. 3 L'efficacité d'une dose unique de H 1 -AGP de la deuxième génération dans la suppression des vésicules provoquées par l'histamine pendant 24 heures chez des hommes en bonne santé 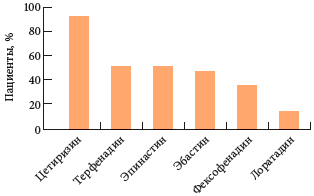
Le mythe du coût élevé de tous les AGP modernes
Aucune maladie chronique ne peut être traitée immédiatement, même de manière adéquate. Comme vous le savez, le manque de contrôle sur les symptômes de toute inflammation chronique entraîne non seulement une détérioration du bien-être du patient, mais également une augmentation du coût global du traitement en raison de la nécessité croissante de l’utilisation de médicaments. Le médicament sélectionné doit avoir l’effet thérapeutique le plus efficace et être abordable. Les médecins qui restent engagés à prescrire l'H1-AGP de la première génération expliquent leur choix, citant un autre mythe selon lequel tous les AGP de deuxième génération sont beaucoup plus coûteux que les médicaments de première génération. Cependant, en plus des médicaments originaux sur le marché pharmaceutique, il existe des génériques, dont le coût est inférieur. Par exemple, actuellement, parmi les préparations à base de cétirizine, en plus de l'original (Zirtec), 13 génériques sont enregistrés. Les résultats de l'analyse pharmacoéconomique présentés dans le tableau. 2, témoignent de la faisabilité économique de l’utilisation de Cetrin - un AGP moderne de deuxième génération.
Tableau 2
Résultats des caractéristiques pharmacoéconomiques comparatives du N1-AGP des première et deuxième générations
| Drogue | Suprastin 25 mg N ° 20 | Diazoline 100 mg N ° 10 | Tavegil 1 mg N ° 20 | Zyrtec 10 mg N ° 7 | Cetrin 10 mg N ° 20 |
| Valeur marchande moyenne de 1 paquet | 120 frotter | 50 frotter | 180 frotter | 225 frotter | 160 frotter |
| Multiplicité d'accueil | 3 r / jour | 2 r / jour | 2 r / jour | 1 r / jour | 1 r / jour |
| Le coût d'une journée de thérapie | 18 frotter | 10 frotter | 18 frotter | 32 frotter | 8 frotter |
| Le coût de 10 jours de thérapie | 180 frotter | 100 frotter | 180 frotter | 320 frotter | 80 frotter |
Le mythe de l'efficacité égale de tous les génériques
La question de l'interchangeabilité des génériques est pertinente lors du choix du meilleur antihistaminique moderne. En raison de la diversité des génériques sur le marché pharmaceutique, le mythe est que tous les génériques fonctionnent à peu près de la même manière. Vous pouvez donc choisir n’importe lequel, en vous concentrant principalement sur le prix.
En attendant, les génériques diffèrent les uns des autres, et pas seulement des caractéristiques pharmaco-économiques. La stabilité de l'effet thérapeutique et de l'activité thérapeutique du médicament reproduit est déterminée par les caractéristiques de la technologie, le conditionnement, la qualité des principes actifs et des excipients. La qualité des substances actives de médicaments de différents fabricants peut varier considérablement. Tout changement dans la composition des excipients peut contribuer à une diminution de la biodisponibilité et à la survenue d'effets secondaires, y compris de réactions hyperergiques de nature diverse (toxique, etc.). Le générique doit être sûr à utiliser et équivalent au médicament d'origine. Deux médicaments sont considérés bioéquivalents s’ils sont équivalents sur le plan pharmaceutique, ont la même biodisponibilité et sont similaires après administration à la même dose, garantissant ainsi une efficacité et une sécurité appropriées. Selon les recommandations de l'Organisation mondiale de la santé, la bioéquivalence d'un générique devrait être déterminée par rapport au médicament original officiellement enregistré. L'étude de la bioéquivalence est l'une des étapes de l'étude de l'équivalence thérapeutique. La FDA (Food and Drug Administration - Food and Drug Administration des États-Unis) publie et publie chaque année le livre orange avec une liste de médicaments considérés comme équivalents sur le plan thérapeutique à l'original. Ainsi, tout médecin peut faire le choix optimal d’un antihistaminique sûr en tenant compte de toutes les caractéristiques possibles de ces médicaments.
Le cétrin est l’un des génériques les plus efficaces de la cétirizine. Le médicament agit rapidement, en permanence, a un bon profil d'innocuité. Le cétrin n'est pratiquement pas métabolisé dans l'organisme. La concentration sérique maximale est atteinte une heure après l'administration. Après une utilisation prolongée, il ne s'accumule pas dans l'organisme. Cetrin est disponible en comprimés de 10 mg, est indiqué pour les adultes et les enfants de 6 ans. Cetrin est complètement bioéquivalent au médicament original (Fig. 4).
Fig. 4 La dynamique moyenne de la concentration de cétirizine après la prise des médicaments comparés 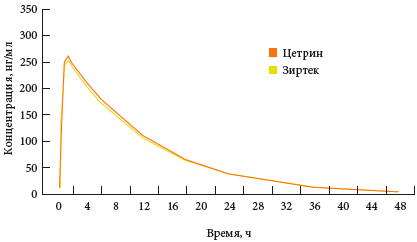
Cetrin est utilisé avec succès dans le cadre du traitement de base des patients atteints de rhinite allergique et sensibilisés au pollen et aux allergènes ménagers, de la rhinite allergique associée à l'asthme bronchique atopique, de la conjonctivite allergique, de l'urticaire, notamment de la dermatose allergique chronique provoquant des démangeaisons et de l'angione. traitement symptomatique des infections virales aiguës chez les patients présentant une atopie. En comparant les indicateurs d'efficacité des génériques de cétirizine chez les patients atteints d'urticaire chronique et de cétrine, les meilleurs résultats ont été observés (Fig. 5).
Fig. 5 Évaluation comparative de l'efficacité clinique de la cétirizine chez les patients atteints d'urticaire chronique 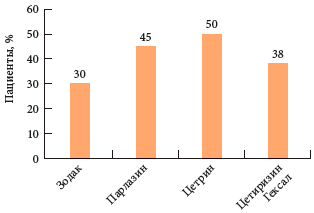
L’expérience acquise aux États-Unis et à l’étranger dans l’utilisation de la tsetrine témoigne de sa grande efficacité thérapeutique en situation clinique lorsque l’utilisation des antihistaminiques H 1 de la deuxième génération est indiquée.
Ainsi, lors du choix de l'antihistaminique H 1 optimal parmi tous les médicaments du marché pharmaceutique, il devrait être fondé non pas sur des mythes, mais sur des critères de sélection, notamment un équilibre raisonnable entre efficacité, sécurité et disponibilité, une base de données probantes et une production de haute qualité. .
RÉFÉRENCES:
1. Luss L.V. Le choix des antihistaminiques dans le traitement des réactions allergiques et pseudo-allergiques // Russian Allergological Journal. 2009. No. 1. S. 78-84.
2. Gushchin I.S. Le potentiel d'activité antiallergique et l'efficacité clinique des antagonistes H 1 // Allergology. 2003. No. 1. C. 78-84.
3. Takeshita K., Sakai K., B. Bacon, Gantner F. Rôle critique du récepteur de l'histamine H4 dans la production de leukotriène B4 et le recrutement neutrophile dépendant des mastocytes induit par le zymosan in vivo // J. Pharmacol. Exp. Ther. 2003. vol. 307. N ° 3. P. 1072-1078.
4. Gushchin I.S. Une variété d'effets antiallergiques de la cétirizine // Russian Allergological Journal. 2006. No. 4. P. 33.
5. Emelyanov A.V., Kochergin N.G., Goryachkina L.A. Au 100e anniversaire de la découverte de l'histamine. Histoire et approches modernes de l'utilisation clinique des antihistaminiques // Dermatologie clinique et vénéréologie. 2010. No 4. P. 62-70.
6. Tataurschikova N.S. Aspects modernes de l'utilisation d'antihistaminiques dans la pratique d'un médecin généraliste // Farmateka. 2011. N ° 11. S. 46-50.
7. Fedoskova T.G. Utilisation de la cétirizine (Cetrin) dans le traitement de la rhinite allergique pérenne // Journal russe d'allergologie. 2006. No. 5. C. 37-41.
8. Holgate S. T., Canonica G. W., Simons F.E. et al. Groupe de consensus sur les antihistaminiques de nouvelle génération (CONGA): situation actuelle et recommandations // Clin. Exp. Allergie. 2003. vol. 33. No. 9. P. 1305-1324.
9. Grundmann S.A., Stander S., Luger T.A., Beissert S. Traitement d'association antihistaminique pour l'urticaire solaire // Br. J. Dermatol. 2008. Vol. 158. No. 6. P. 1384-1386.
10. Brik A., Tashkin D.P., Gong H. Jr. et al. Effet de la cétirizine, un nouvel antagoniste de l'histamine H1, sur la dynamique des voies respiratoires et la réactivité à l'histamine inhalée dans l'asthme léger // J. Allergy. Clin. Immunol. 1987. Vol. 80. No. 1. P. 51-56.
11. Van De Venne H., R. Hulhoven, Arendt C. Cetirizine dans l'asthme atopique pérenne // Eur. Resp. J. 1991. Suppl. 14. P. 525.
12. Étude transversale transversale randomisée et ouverte de la pharmacocinétique et de la bioéquivalence comparatives de comprimés de Cetrin, 0,01 comprimés (Dr. Reddy avec Laboratories LTD, Inde) et de comprimés Zyrtec 0,01 (UCB Pharmaceutical Secteur, Allemagne), Saint-Pétersbourg, 2008.
13. Fedoskova T.G. Caractéristiques du traitement des infections virales respiratoires aiguës chez les patients atteints de rhinite allergique pérenne // Russian Allergological Journal. 2010. No. 5. S. 100-105.
14. Drogues en Russie, Manuel Vidal. M: AstraFarmService, 2006.
15. Nekrasova E.E., Ponomareva A.V., Fedoskova T.G. Pharmacothérapie rationnelle de l'urticaire chronique // Russian Allergological Journal. 2013. No. 6. S. 69-74.
16. Fedoskova T.G. Utilisation de la cétirizine dans le traitement de la rhinite allergique pérenne associée à l’asthme bronchique atopique // Russian Allergological Journal. 2007. No. 6. C. 32-35.
17. Elisyutina O.G., Fedenko E.S. L’expérience de l’utilisation de la cétirizine dans la dermatite atopique // Russian Allergological Journal. 2007. N ° 5. P. 59-63.
Les antihistaminiques de quatrième génération sont des métabolites - ce sont des produits métaboliques de substances actives.
Ils ont d’excellents effets sédatifs et cardiotoxiques sur le corps humain.
Ces médicaments sont prescrits aux adultes et aux enfants pour soigner le rhume des foins, les éruptions cutanées ou l’asthme bronchique. Seul un médecin peut prescrire des médicaments après un diagnostic complet du patient.
La liste des antihistaminiques de nouvelle génération sous forme de comprimés et de gouttes:
- Fexofénadine. Le médicament est présenté sous deux formes posologiques - ce sont des comprimés et une suspension. Une heure après la prise de ce médicament, les symptômes de réactions allergiques commencent à disparaître chez les patients. La fexofénadine n'est pas prescrite chez les enfants de moins de six ans, les patients atteints de pathologie rénale ou hépatique, les femmes enceintes et les mères allaitantes.
- Lévocétrizine. Il est disponible sous forme de comprimés, de gouttes et de sirop. Le niveau maximal de concentration de la substance active dans l'organisme est déterminé sur deux jours. Il pénètre dans lait maternelpar conséquent, il est interdit de l'utiliser pendant la période d'alimentation. La lévocétrizine est utilisée pour le traitement efficace de diverses formes de rhinite allergique, d’allergies saisonnières, d’urticaire et de dermatose allergique. Ne buvez pas d'alcool en prenant ce médicament. Si la fonction rénale du patient n’est pas satisfaisante, la posologie quotidienne est déterminée après le test.
- Cetirizine. Ce médicament est vendu sous forme de gouttes, de sirop et de comprimés. Il résiste bien à toutes les manifestations d'allergies - il s'agit d'éruptions cutanées et de démangeaisons graves. Il est le plus souvent prescrit pour le traitement de la dermatose prurigineuse et de l'urticaire. La posologie est choisie par le médecin en fonction de l'âge et des indications. Pendant la grossesse, Cetrizin est prescrit exclusivement dans de rares cas.
- Desloratadine. Il peut être acheté sous forme de comprimés et de gouttes pour administration orale. Les substances entrant dans la composition sont rapidement absorbées et commencent à agir une heure après l'ingestion. Ce médicament est prescrit aux patients souffrant de rhinite allergique, d'éruptions cutanées, d'urticaire et de rhume des foins.
- Chifénadine. Il fait preuve d'une grande efficacité dans les domaines de la dermatose, de l'urticaire aiguë ou chronique, des allergies alimentaires, du rhume des foins, de la conjonctivite allergique, de la rhinite et de l'œdème de Quincke.
Options en pommades, gels
Les antihistaminiques de quatrième génération sous forme de pommades et de gels ont un effet puissant. Ils éliminent rapidement les processus inflammatoires de la peau et pénètrent profondément dans le derme.
Il existe plusieurs médicaments puissants utilisés en médecine moderne:
- Galcinonide. Ce médicament fait face à l'eczéma, qui apparaît en raison d'une réaction nerveuse ou allergique. Les processus inflammatoires aigus cutanés s'accompagnent dans la plupart des cas d'un œdème et de démangeaisons excessives. La pommade agit en douceur sur la peau enflammée et élimine rapidement toutes les manifestations allergiques.
- Pommade à l'hydrocortisone. C'est un agent anti-allergique assez efficace qui soulage les démangeaisons, l'enflure, les irritations et autres éruptions cutanées. Un tel médicament est prescrit aux patients qui présentent une hypersensibilité à certains composants du médicament.
- La deperzolone est présentée sous forme de pommade à usage externe. Il aide à soulager les manifestations de réactions allergiques, contracte les vaisseaux sanguins et soulage les démangeaisons excessives. Dans la plupart des cas, cette pommade est prescrite pour le traitement de la dermatite, de la dermatose, des allergies aux morsures d’insecte, ainsi que pour diverses réactions cutanées.
- Beloderm. Ceci est une pommade efficace et à usage externe. Une heure après son utilisation, il soulage les démangeaisons, contracte les vaisseaux sanguins et soulage l'inflammation.
- Sinaflan est un médicament anti-allergique efficace, conçu pour soulager les processus inflammatoires. Il est prescrit aux patients chez qui on a diagnostiqué une dermatite atopique, du lichen, des réactions allergiques cutanées et un gonflement.
Le traitement par pulvérisation est considéré comme le moyen le plus efficace de traiter la rhinite allergique. 
- Flixonase Il supprime non seulement les allergies, mais aussi l'inflammation de la muqueuse nasale.
- Avamis. L'effet du médicament est atteint 7 heures après l'utilisation. Après la consommation, des effets secondaires désagréables peuvent survenir: sécheresse excessive de la membrane muqueuse, soif accrue et saignements de nez susceptibles de s'ouvrir.
- Nazonex. Le médicament appartient au groupe des stéroïdes, il est donc très efficace pour le traitement de la rhinite allergique. Il est prescrit pour les adultes et les jeunes enfants. La posologie est choisie après un examen approfondi des patients.
Différences par rapport aux générations précédentes
Les antihistaminiques de quatrième génération se distinguent des médicaments précédents par leur grande efficacité dans la lutte contre diverses manifestations allergiques.
Ils entraînent peu d'effets secondaires et sont donc prescrits dans la plupart des cas même aux patientes enceintes.
Les propriétés pharmacologiques suivantes peuvent être distinguées:
- prévention des spasmes bronchiques;
- élimination des démangeaisons sévères;
- effets antispastiques sur le corps;
- élimination des poches;
- effet sédatif.
Lorsque l'histamine passe d'un état lié à un état libre, un effet viral est créé dans le corps. C'est pourquoi de nombreux patients confondent allergies avec grippe ou rhume.
En présence d'un agent pathogène dans le corps, les processus négatifs suivants sont observés:
- il y a un spasme des tissus mous des intestins et des bronches;
- des niveaux élevés d'adrénaline, de sorte que les gens ont une pression artérielle et une fréquence cardiaque élevées;
- la production d'enzymes digestives et de mucus dans les bronches et dans la cavité nasale est accrue;
- les gros vaisseaux sanguins se resserrent, la muqueuse nasale augmente de manière significative, des rougeurs apparaissent sur la peau, une petite éruption cutanée et la pression artérielle baisse;
- le choc anaphylactique se développe avec des convulsions, des haut-le-cœur et une perte de conscience.
Les antihistaminiques de quatrième génération peuvent être consommés au volant ou sur des machines nécessitant une réaction rapide. Dans la plupart des cas, ils ne réagissent pas avec d’autres médicaments, y compris des antibiotiques.
Pour cette raison, de nombreux médecins prescrivent des antihistaminiques pour traiter les processus inflammatoires et les maladies.
La composition et l'effet thérapeutique du nouvel échantillon
Les médicaments présentés bloquent les récepteurs de l'histamine H1 et H2. En raison de cet effet dans le corps humain, la réaction à la présence d'un médiateur d'histamine diminue et la réaction allergique est arrêtée.
Ils agissent rapidement sur les manifestations allergiques et conservent leur effet longtemps. Ce sont des médicaments sans danger qui ne nuisent pas au fonctionnement du cœur et des vaisseaux sanguins.
Ils peuvent être pris pendant une longue période, ne causent pas de somnolence ou d'aggravation.
Les antihistaminiques de quatrième génération incluent un principe actif. Il peut s’agir du chlorhydrate de lévocentrizine, le principal métabolite de la loratadine, du dichlorhydrate de cétrizine et d’autres.
Vidéo utile sur le sujet
Indications d'utilisation
Quatre générations d'antihistaminiques doivent être prises par les patients qui ont rencontré les problèmes suivants:
- rhinite allergique (elle peut se manifester à une certaine saison ou tout au long de l’année);
- une forme allergique de conjonctivite (ce problème a également un caractère saisonnier ou permanent);
- urticaire chronique;
- dermatite de contact allergique;
- dermatite atopique.
Avant de prendre des antihistaminiques de la 4ème génération, il est important de consulter votre médecin et de vous soumettre à un examen complet. La principale tâche d'un allergologue est de trouver l'agent pathogène qui provoque réaction négative dans le corps.
Contre-indications et effets secondaires
La principale contre-indication à l'utilisation d'antihistaminiques de nouvelle génération est considérée comme une intolérance individuelle à la substance active, ainsi qu'une sensibilité accrue aux composants individuels.
C'est pourquoi il est important de prendre les médicaments sous la stricte surveillance de votre médecin. Avant de prescrire le médicament, les allergologues étudient soigneusement les antécédents de chaque patient et prescrivent un examen complet.
Dans la plupart des cas, les antihistaminiques de 4ème génération sont bien tolérés par les patients. Des cas isolés de survenue d'effets indésirables ont été enregistrés. 
Les effets indésirables suivants peuvent survenir au cours de l'administration:
- fatigue et baisse d'activité;
- maux de tête
- augmentation de la bouche sèche et de la soif régulière;
- hallucinations;
- vertiges, somnolence, troubles du sommeil, agitation, irritation et crampes;
- la fréquence cardiaque et la fréquence cardiaque sont accélérées;
- douleur musculaire
- éruption cutanée, démangeaisons excessives, essoufflement, œdème de Quincke et réaction anaphylactique.
Non-toux et autres effets indésirables
Liste des antihistaminiques 4 générations ne provoquant pas de toux ni d’autres effets indésirables:
- la fexofénadine;
- la desloratadine;
- lévocétrizine.
L'utilisation de ces médicaments présente plusieurs avantages:
- Le plus haut niveau d'exposition du corps du patient et l'apparition d'un effet thérapeutique. Après avoir bu, une personne ressent un soulagement après 20 à 30 minutes.
- L'effet dure deux jours. C'est pourquoi les patients n'ont pas besoin de prendre des médicaments souvent.
- Pas besoin de nuire à votre santé et de boire des corticostéroïdes topiques.
- Absence d'effet tachyphylaxique.
- L'utilisation à long terme d'antihistaminiques n'a pas d'incidence négative sur le fonctionnement du système nerveux central et ne provoque pas de myocarde.
- Ces médicaments peuvent être utilisés à titre de prophylaxie des manifestations allergiques.
Loratidine et Xizal se distinguent par leur effet thérapeutique maximal. Ils bloquent la libération de médiateurs dans le processus inflammatoire. Les patients pourront se débarrasser de la manifestation négative d'une réaction allergique pendant longtemps.
Caractéristiques d'utilisation chez les enfants et les personnes âgées
Les antihistaminiques de 4ème génération sont sans danger et ont des effets secondaires minimes après leur utilisation. Ils sont fabriqués selon les développements innovants des meilleures sociétés pharmaceutiques. Ces médicaments agissent sur les récepteurs H1, éliminant ainsi de manière douce et assez efficace la forte sensibilité du corps à l'histamine.
Après la première utilisation chez les jeunes enfants, toutes les manifestations cliniques d’une réaction allergique disparaissent. Les processus inflammatoires cessent complètement deux semaines après le début du traitement.
Les nouveau-nés ne sont pas recommandés pour prendre des antihistaminiques. Mais il y a des moments où il est impossible de guérir un enfant sans eux. Le nouveau médicament Tavegil est recommandé aux nourrissons souffrant d'allergies alimentaires, d'urticaire et d'une dermatite d'origine médicamenteuse.
Il soulage efficacement les poches, réduit les démangeaisons et restaure également l'ombre naturelle du derme.
Les médicaments les plus sûrs et les plus inoffensifs:
- xizal
- la desloratidine;
- la lévocétrizine;
- la fexofénadine.
Ces médicaments peuvent être prescrits aux personnes âgées. Les médicaments de nouvelle génération ne nuisent pas à l'organisme en cas d'utilisation prolongée et éliminent bien les manifestations cliniques.
Les antihistaminiques de 4e génération ne créent pas de dépendance, il n’est donc pas nécessaire d’augmenter la dose tout en réduisant l’efficacité. Pendant le traitement, les personnes âgées doivent boire plus de liquide afin que la substance active soit bien absorbée par l'organisme.
L'opinion générale de ceux qui les ont utilisés
Les antihistaminiques de 4 générations sont apparus récemment dans les pharmacies, mais ils sont aujourd'hui très demandés et très populaires. De nombreux patients ont pu évaluer leur action rapide et l'absence d'effets secondaires. Mais il y a ceux qui ont peur de ressentir les effets de ces derniers médicaments.
Ils sont utilisés avec succès par des personnes dont les professions sont associées au besoin d’une attention accrue. Ce sont des conducteurs de véhicules, des pilotes, des chirurgiens, des couturières et autres.
Les réactions allergiques sont souvent un phénomène, en particulier chez les bébés. Les antihistaminiques pour enfants aident à lutter contre ce problème. La prise en temps opportun de ces médicaments aidera à éliminer les symptômes d'allergie et à éviter les maladies graves (asthme bronchique, œdème de Quincke, dermatite atypique, etc.). Dans certains cas, l'administration prophylactique de médicaments est indiquée. Par exemple, pour éviter la rhinite allergique saisonnière, vous devez commencer à prendre le médicament environ une semaine avant la floraison des arbres et des plantes. Alors l'allergie ne se manifestera pas.
Comment se produit une allergie?
Pour comprendre le fonctionnement des antihistaminiques, vous devez savoir exactement comment se produit une réaction allergique. Le système immunitaire humain produit de l’histamine - une substance spéciale qui, à l’état normal, ne se manifeste pas. Sous l’influence de certains facteurs, l’histamine est activée et sa quantité augmente de façon marquée. Cette substance agit sur les récepteurs spéciaux qui provoquent diverses réactions - larmoiement, nez qui coule, gonflement des muqueuses, essoufflement, réactions cutanées. Dans ce cas, l'agent responsable des allergies n'est pas dangereux pour le corps, mais le système immunitaire tente de le combattre. En plus des manifestations habituelles des allergies, l’histamine peut provoquer les affections suivantes chez les bébés:
- troubles du tractus gastro-intestinal - vomissements, nausées, indigestion, coliques;
- changements pathologiques dans les organes internes avec les muscles lisses;
- troubles du coeur et modifications du tonus vasculaire - abaissement de la pression artérielle, arythmie, tachycardie, etc.
- réaction cutanée non standard se manifestant par des vésicules, un gonflement de la peau, des démangeaisons, une desquamation, etc.
Il est important de savoir que les antihistaminiques ne traitent pas les allergies et n'arrêtent pas l'exposition à l'allergène, ils combattent uniquement les symptômes. Les allergies ne peuvent être guéries du tout, car cette maladie est causée par l'immunité humaine.
Caractéristiques des antihistaminiques pour les enfants et quand les prendre
En raison de l'immunité instable, les enfants sont plus susceptibles de souffrir de réactions allergiques que les adultes, mais leur corps peut réagir très brutalement et de manière imprévisible à un médicament. Pour cette raison, on peut administrer aux enfants des médicaments avec un minimum d'effets secondaires, un effet léger et une efficacité suffisamment élevée. De nombreuses entreprises produisent des médicaments contre les allergies à la posologie pour enfants en gouttes, sous forme de sirop ou de suspension. Cela facilite l'utilisation du médicament et ne cause pas d'aversion à l'enfant pour le traitement. En outre, dans la plupart des cas, des antihistaminiques sous forme de gel peuvent être utilisés. Ils sont utilisés à l’extérieur de la naissance en cas de réaction allergique cutanée (par exemple, une piqûre d’insecte).
Les antihistaminiques de 4 générations se distinguent par leur efficacité et leur action prolongée, mais ils ne doivent pas être administrés aux enfants de moins de 6 ans, car une intoxication et un dysfonctionnement des organes internes sont possibles.
Parmi les meilleurs médicaments de la nouvelle génération, nombreux sont ceux qui luttent non seulement contre les allergies, mais qui possèdent des propriétés pharmacologiques supplémentaires, de sorte que leur utilisation peut être différente. La plupart des médicaments anciens et éprouvés ont un effet sédatif, ce qui est important si un bébé malade est anxieux et ne peut pas dormir longtemps. En outre, de nombreux médicaments antiallergiques renforcent l’effet des médicaments concomitants. Ils sont donc souvent pris avec des antipyrétiques pour le rhume, le rhume et la varicelle chez les enfants. En outre, les antihistaminiques sont souvent utilisés avant la vaccination pour réduire le stress du corps et éviter une réaction allergique au vaccin.
Important: vous devez choisir un médicament pour votre bébé avec votre médecin. Si cela n’est pas possible et qu’il est nécessaire de soigner dès que possible les allergies chez l’enfant, il est important de tenir compte des symptômes, de la cause de l’allergie et de l’âge de l’enfant, comme l’a conseillé le Dr Komarovsky.

Antihistaminiques de première génération
Ces fonds, malgré leur âge "avancé", sont considérés comme les meilleurs dans les cas où une allergie est accompagnée d'un rhume, si l'enfant contracte la varicelle. Anxiété et agitation sévères dues à la maladie. Les meilleurs médicaments de cette catégorie comprennent:
- Diphenhydramine. Sous forme d'injection, il est autorisé pour les enfants à partir de 7 mois (0,5 ml par jour), de 1 an à 3 ans - 1 ml par jour. Les comprimés de diphénhydramine sont sans danger pour les enfants jusqu'à 12 mois à raison de 2 mg par jour, jusqu'à 5 ans - 5 mg par jour, jusqu'à 12 ans - 20 mg par jour. Ce médicament a un fort effet sédatif et analgésique, il combat bien les allergies cutanées, mais avec le gonflement des muqueuses du nasopharynx et le bronchospasme, il est préférable de ne pas l'utiliser.
- Psilo-baume. Pommade à usage externe à base de diphénhydramine, qui peut être utilisée pour les allergies aux bébés jusqu'à un an. Une petite quantité de pommade est appliquée sur la zone touchée et soigneusement frottée.
- Diazolin. Un médicament avec effet analgésique et sédatif, qui peut être administré aux enfants de deux ans. Efficace contre le laryngospasme et le gonflement grave. La dose quotidienne pour les enfants de 2 ans est comprise entre 50 et 100 mg, pour les enfants de 5 à 10 ans, entre 100 et 200 mg.
- Tavegil (Clemastine). Efficace pour les allergies avec des manifestations cutanées. Sous forme de comprimés est autorisé pour les enfants de 6 ans. De 6 à 12 ans, la dose quotidienne recommandée devrait être de 0,5 à 1 comprimé, à prendre avant le coucher ou pendant le petit-déjeuner. À partir de 1 an, vous pouvez également utiliser le sirop Tavegil, qui est pris 2 fois par jour - le matin et au coucher, à la posologie indiquée dans les instructions.
- Fenkarol. Le médicament est utilisé pour le laryngospasme, la rhinite allergique, avec toutes les manifestations cutanées d'allergies. Cet outil est puissant mais toxique et ne peut donc pas être administré aux enfants de moins de 3 ans. Le fenkarol en poudre à 5 mg, qui peut être pris 2 à 3 fois par jour, constitue l’exception.
Les antihistaminiques à long terme de la première génération doivent être remplacés toutes les 2 semaines, car ils créent une dépendance, ce qui diminue leur efficacité. Le prix de ces médicaments est généralement très bas.
Antihistaminiques de deuxième génération
Les moyens de cette génération ne provoquent pas de somnolence chez les adultes, mais chez les enfants, un effet sédatif prononcé peut se produire. Par conséquent, si l’allergie n’est pas trop forte, il est préférable de donner le médicament au bébé avant de se coucher. Liste meilleurs médicamentsapproprié pour les enfants est donnée ci-dessous.
- Zodak. Un médicament efficace qui a fait ses preuves dans le traitement des allergies saisonnières, l'urticaire, la rhinite et la conjonctivite allergique. Disponible en comprimés, gouttes et sous forme de sirop. Les bébés âgés d'un an reçoivent 5 gouttes deux fois par jour et les enfants de plus de 6 ans reçoivent 0,5 comprimé. Le sirop peut être pris pour les enfants de 2 ans par 1 cuillère une fois par jour. Cette dose peut être divisée en deux et prise le matin et avant le coucher.
- Tsetrin. Ce médicament a un effet similaire au Zodak, vous devez le prendre exactement de la même manière.
- Fenistil. Cet outil, adapté aux nourrissons à partir de 1 mois, est disponible en gouttes. Efficace dans la lutte contre les allergies saisonnières, l'urticaire, il peut être administré à un enfant avant la vaccination. Fenistil peut également être pris par les mères de bébés pendant l'allaitement. Le médicament ne provoque pratiquement pas de somnolence ni de dépendance. Fenistil, produit sous forme de gel, peut également être utilisé en externe pour les enfants à partir de 1 mois.
Important! Le traitement des allergies chez les nouveau-nés doit être choisi en collaboration avec le médecin, car même les médicaments les plus inoffensifs peuvent être dangereux pour un enfant de cet âge.

Antihistaminiques de troisième génération
Ce sont des médicaments métabolites dépourvus de sédation. Ils ne créent pas de dépendance et agissent beaucoup plus longtemps que leurs prédécesseurs (jusqu'à 3 jours).
Telfast (Fexofast). C’est l’un des rares antihistaminiques de 3e génération qui ne provoque pas d’effets secondaires chez les enfants. Il peut être pris chez les enfants à partir de 5 ans (jusqu'à 60 mg). Les enfants de 12 ans peuvent prendre 120-180 mg. Telfast est généralement pris une fois pour les allergies cutanées et élimine très rapidement les symptômes d'allergie. C’est un médicament puissant que le Dr Komarovsky recommande d’utiliser uniquement dans les cas extrêmes. Dans certains cas, il est prescrit avant la vaccination.
Antihistaminiques de quatrième génération
Les médicaments de la dernière génération se caractérisent par une action presque instantanée et une polyvalence. En outre, ils peuvent être pris une fois tous les quelques jours pendant une longue période. La liste des meilleurs d'entre eux, à en juger par les critiques, est donnée ci-dessous:
- Erius. Sous forme de sirop, vous pouvez donner aux enfants de un an à 2,5 ml par jour, de 6 à 12 ans - 5 ml par jour. Les comprimés Erius peuvent être pris à partir de 12 ans, de préférence 1 fois seulement.
- Xizal (Gletset). La base de ce médicament est la lévocétrizine. Il peut être prescrit aux enfants à partir de 6 ans, à raison de 5 mg une fois.
Inconvénient dernières drogues réside dans le fait qu'ils libèrent tous dans un dosage adulte, il est donc probable que l'enfant va manifester des effets secondaires.

Quels antihistaminiques conviennent aux enfants d'âges différents?
Il n'y a pas de médicaments absolument sans danger pour les nouveau-nés et pendant l'allaitement, mais dans les cas critiques, il est recommandé de prendre les médicaments suivants:
- Le fénkarol;
- Le fenistil;
- Tavegil;
- Donormil;
- Clemastine;
- Diphénhydramine;
- Bravegil.
Zirtek peut être pris une fois pour les mères allaitantes, car il est très efficace et a un effet durable.
Pour les enfants de trois à cinq ans, ces médicaments ne sont pas mauvais:
- Erus;
- Claritin;
- Tsetrine;
- La diazoline;
Tous ces médicaments peuvent être pris 1 comprimé par jour. Leur prix est assez élevé, il est donc logique de faire attention aux analogues moins chers:
- Zodal;
- Litezin;
- Zétrinal;
- Cetrinax.
Après 6 ans, de nouveaux médicaments sont souvent prescrits aux enfants:
- Clemastine;
- Zirtek;
- Terfénadine.
Si l'état de l'enfant s'aggrave ou si de nouveaux symptômes apparaissent après la prise du médicament, vous devez immédiatement cesser de prendre le médicament. En cas de gonflement grave, vous devez immédiatement appeler une ambulance.
Quels antihistaminiques sont mieux connus des personnes souffrant de toutes sortes et de la nature. Parfois, les antihistaminiques pris à temps suffisent peuvent vous éviter une quinte de toux, des éruptions cutanées qui vous démangent, des rougeurs et un gonflement. Les antihistaminiques de 4ème génération sont les médicaments les plus récents qui agissent presque instantanément et ont pour effet de les prendre longtemps. Dans cet article, nous parlerons des drogues généralement attribuées à la quatrième génération et de leurs caractéristiques.
Antihistaminiques modernes 4 générations
Jusqu'à récemment, les personnes allergiques pouvaient faire face à leurs problèmes en utilisant des médicaments appartenant à trois groupes principaux (appelés conditionnellement générations):
- Les médicaments de première génération sont des sédatifs. Cette caractéristique est basée sur le principal effet secondaire toutes les drogues de cette catégorie.
- La deuxième génération est composée de médicaments non sédatifs.
- Les antihistaminiques de troisième génération combinent les meilleures qualités des deux premiers groupes. Ils agissent plus activement sur le corps, mais n'ont pas d'effets secondaires sédatifs désagréables.
- Antihistaminiques de 4ème génération - les derniers outils. Les médicaments de ce groupe agissent rapidement et longtemps, bloquant efficacement les récepteurs H1 et éliminant tous les symptômes d'une maladie allergique.
L'un des principaux avantages des antihistaminiques de quatrième génération est que leur consommation ne nuit pas au travail du système cardiovasculaire et qu'ils peuvent donc être considérés comme très sûrs.
Les meilleurs antihistaminiques 4 générations
Le fait est que la quatrième génération d'antihistaminiques a été isolée par des spécialistes il n'y a pas si longtemps. Par conséquent, il n’existe pas autant de nouveaux médicaments anti-allergiques. Et en conséquence, il est impossible de sélectionner les meilleurs antihistaminiques de la 4ème génération à partir d'une petite liste. Tous les moyens sont bons à leur manière, et nous parlerons de chacun des médicaments plus en détail plus loin dans l'article.
Lévocétirizine
Un des trois antihistaminiques de la 4ème génération, son nom est communément appelé Suprastinex ou Ceser. Le plus souvent, ce médicament est prescrit aux personnes allergiques au pollen (rhume des foins). La lévocétirizine contribue également aux manifestations saisonnières et tout au long de l’année des réactions allergiques. Ce remède aide également à la conjonctivite et à la rhinite allergique. La lévocétirizine doit être prise le matin ou pendant les repas. Pendant le traitement, il n'est pas recommandé de boire de l'alcool.
Antihistaminique de 4ème génération Erius
Il est Desloratadine. Présenté sous forme de comprimés et de sirop. Erius aide à la rhinite allergique. Le sirop convient aux enfants de plus d'un an. Dès l'âge de 12 ans, le bébé peut déjà être transféré en comprimés.
Fexofénadine
Antihistaminique de 4 générations connu sous le nom de Telfast. C'est l'un des antihistaminiques les plus populaires au monde. Il est prescrit pour presque n'importe quel diagnostic.

Comme dans le cas de tout autre médicament, il est dans tous les cas impossible de vous prescrire un traitement aux antihistaminiques. Après un examen approprié, seul un spécialiste sera en mesure de choisir la méthode de traitement la plus appropriée pour un patient particulier.
Il est également important de rappeler que de tous les antihistaminiques de la 4e génération - la liste ci-dessus - pas un seul remède ne convient aux femmes enceintes et aux mères allaitantes. Très probablement, le beau sexe devra faire face aux allergies avec les méthodes folkloriques les plus sûres (qui devrait également être convenu avec un professionnel).
Les antihistaminiques de quatrième génération ont une longue durée d'action, une faible activité stimulante des récepteurs centraux de l'H3 et une sécurité pour le système cardiovasculaire. Pour soulager les allergies graves, un traitement symptomatique est indiqué, dont le but est de soulager l'enflure, les démangeaisons et les éruptions cutanées. Les antihistaminiques de quatrième génération sont généralement utilisés à cet effet. Les médicaments antiallergiques - des médicaments pour la prévention et le traitement des maladies allergiques, occupent l'un des segments les plus importants du marché pharmaceutique. L'incidence des allergies est en croissance constante. La fréquence des réactions allergiques graves au développement aigu est élevée et la vie du patient dépend de la pharmacothérapie en temps voulu. Le nombre de patients chroniques est également en augmentation, la qualité et la durée de vie étant déterminées par le niveau et l'adéquation du traitement. Les résultats d'une enquête auprès de médecins et de pharmaciens montrent que les spécialistes ont un grand besoin d'informations sur la pharmacologie clinique des médicaments antiallergiques.
Les antihistaminiques sont des agents antiallergiques aux possibilités vraiment inexploitées. Diriger les efforts de recherche pour augmenter l'affinité de ces composés pour les récepteurs H1, d'une part, et élargir et renforcer la capacité d'inhibition de la fonction des cellules cibles, d'autre part, nous permettront de concrétiser l'idée de médicaments multifonctionnels anti-allergiques pouvant supplanter les glucocorticoïdes, en améliorant leur profil de sécurité.
Les antihistaminiques de 4e génération, les anti-allergiques et les anti-inflammatoires sont des bloqueurs modernes des récepteurs H1 responsables du développement de réactions allergiques dans le corps.
Les antihistaminiques de 4e génération bloquent sélectivement les récepteurs périphériques de l'histamine H1. Supprime la cascade de réactions cytotoxiques: la libération de cytokines pro-inflammatoires, y compris interleukine-4 (IL-4), interleukine-6 \u200b\u200b(IL-6), interleukine-8 (IL-8), interleukine-13 (IL-13), chimiokines de type RANTES, production d'anion superoxyde par des neutrophiles polymorphonucléaires activés, adhésion et chimiotactisme éosinophiles, expression de molécules d’adhésion, incl. P-sélectine, sécrétion d'histamine, PGD2 et LTS4 dépendante des IgE.
Drogues de quatrième génération - ébastine (kestin), bamipine, loratidine, cytirizine, fensperide (selon les données du docteur en sciences médicales, le professeur Lesiovskaya E.E.). Ils ont une longue durée d'action, une faible activité stimulante des récepteurs centraux de l'H3 et une sécurité pour le système cardiovasculaire. Ebastin est l'un de ces médicaments. Pour la production d'ébastine, la structure de la diphénylpyraline a été adaptée; une longue chaîne latérale aliphatique a été introduite dans l'atome d'azote du cycle pipéridine. Cette chaîne a été soigneusement sélectionnée pour conférer à la molécule une durée d'action plus longue, une activité faiblement stimulante contre les récepteurs centraux de l'H3 et une sécurité pour le système cardiovasculaire. De plus, la chaîne latérale aliphatique a été choisie de sorte que la molécule d'ébastine ne forme pas de stéréoisomères. Cet ébastine diffère de ses principaux concurrents de composition racémique. Ainsi, l’ébastine, contrairement à ses principaux concurrents optiquement actifs, pénètre dans l’organisme sous la forme d’un composé simple, plutôt que d’un mélange de racémiques.Une seule dose du médicament a un effet antihistaminique rapide; l'effet antihistaminique maximal de l'ébastine coïncide avec la concentration plasmatique maximale et est atteint 2 heures après l'administration. Une étude a montré que l’ébastine et l’astémizole, utilisés pendant une semaine à raison de 10 mg par jour, inhibent également la réaction induite par l’histamine (formation de cloques et de rougeurs de la peau) pendant 24 heures. En revanche, la loratadine, la cytirizine et la terfénadine, recommandées à usage unique par jour à une dose de 120 mg, ont présenté des fluctuations notables du potentiel antihistaminique dans les mêmes études.
Drogue moderne de 4ème génération:
Desloratadine teva| Teva (desloratadine | desloratadine) en comprimés.
Antiallergique, bloquant l'histamine H1 de la quatrième génération.

